La espondilitis anquilosante (EA) es una enfermedad reumática, crónica, progresiva que se caracteriza por la inflamación y anquilosis de las articulaciones del esqueleto axial (cráneo, columna vertebral, costillas y esternón) aunque también puede afectar a cadera, rodilla, tobillo y hombro. Generalmente debuta en la región sacroiliaca y la pelvis.
Su causa es desconocida. Se ha descubierto que el antígeno HLA-B27 está presente en más del 90% de las personas con EA, pero tenerlo no necesariamente implica que se padecerá de EA. Factores ajenos al HLA-B27 juegan un papel que está por descubrir. La investigación se dirige a la capacidad auto-inmune de estos pacientes y a diversas bacterias que puedan influir en el desarrollo de EA.
El diagnóstico se realiza de acuerdo a los criterios modificados de Nueva York (Fig 1) que incluyen aspectos clínicos y radiológicos. En los últimos años se ha comprobado que la resonancia magnética puede identificar los cambios incipientes de sacroileitis 7,7 años antes que las pruebas de radiografía.
criterios diagnostico espondilitis
criterios diagnostico espondilitis

Fig 1. Criterios modificados de Nueva York para el diagnóstico de EA
Suele afectar más a los hombres que a las mujeres en un ratio de 2:1 a 3:1. La edad de inicio se estima entre los 15-30 años aunque el diagnóstico puede retrasarse mucho, sobre todo en mujeres y jóvenes, posiblemente porque los síntomas iniciales son comunes a otras patologías.
Manifestaciones clínicas
Las principales manifestaciones clínicas son:
- Dolor de espalda de tipo inflamatorio, es decir, aumenta en reposo y cede con la actividad. Suele ser mayor por la noche, lo que obliga al paciente a levantarse y dar un paseo para lograr alivio.
- Rigidez articular y entumecimiento matutino.
- Fatiga asociada a pérdida de la expansión respiratoria. Esta disminución de la movilidad en la región costal puede causar un patrón ventilatorio de tipo restrictivo.
- Disminución de la actividad física.
- Problemas psicológicos como depresión, ansiedad y estrés.
La enfermedad evoluciona produciendo brotes o ataques de inflamación. A medida que avanza aparecen signos radiológicos de sacroileitis y fusión vertebral. El dolor lumbar se establece y cada vez es más intenso. Progresivamente asciende hacia la columna dorsal y cervical. La osificación de los ligamentos intervertebrales (sindesmofitos) provoca la conocida como “columna en caña de bambú”.
En los casos más severos pueden aparecer manifestaciones extra-articulares como entesitis, bursitis, tenosinovitis y alteraciones en el aparato digestivo o en el globo ocular (uveítis).
Trastorno de la postura
El dolor y las lesiones estructurales hacen que el paciente adopte posturas antiálgicas que a su vez ocasionan retracciones musculo-esqueléticas. Todo ello conduce a la aparición del patrón postural típico de la EA (Fig 2):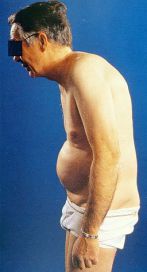
- Flexión de rodillas y caderas.
- Pérdida de la curvatura lumbar o lordosis.
- Aumento de la curvatura dorsal o cifosis.
- Adelantamiento de la cabeza.
- Antepulsión del muñon del hombro y rotación interna de los miembros superiores.
Tratamiento
El manejo ideal de la EA es la combinación de medidas farmacológicas (AINEs o inhibidores del factor de necrosis tumoral) junto al tratamiento de fisioterapia, el ejercicio físico, la educación para la salud y el mantenimiento de posturas adecuadas. Si el abordaje incluye aspectos sociales, psicológicos y ocupacionales estaríamos ante una situación casi idónea.
Ejercicio físico en la espondilitis anquilosante
- Se ha demostrado que el ejercicio alivia el dolor, incrementa la movilidad de la columna y la capacidad funcional además de mejorar los síntomas psicológicos y la calidad de vida de los pacientes con EA. Para aportar información fiable he revisado estudios que analizan intervenciones mediante programas de ejercicio multimodal, reeducación postural global (RPG), fisioterapia, Tai Chi, natación y marcha, rutinas de ejercicio en el domicilio y ejercicio acuático. No existe consenso sobre qué tipo de ejercicio es mejor. Pero sí se pueden extraer algunas ideas:
- En las sesiones se distinguen 3 periodos: calentamiento, fase principal y vuelta a la calma.
- El calentamiento incluye trabajo aeróbico, de movilidad articular y de estiramiento.
- El fortalecimiento dinámico, el entrenamiento de la capacidad aeróbica o la reeducación postural suelen formar parte de la fase principal.
- Los ejercicios respiratorios aparecen en todos los programas.
- El ejercicio grupal supervisado es mejor que el ejercicio en casa.
- El ejercicio terapéutico en spa puede ser una buena opción en el momento inicial de un programa que se completaría con un tratamiento grupal de fisioterapia.
Se debe incluir un entrenamiento cardiovascular para mantener o mejorar la capacidad aeróbica y prevenir el desacondicionamiento. La Asociación Americana de Medicina Deportiva recomienda la práctica de ejercicio aeróbico usando grandes grupos musculares que provoquen un aumento del trabajo cardiaco, con un aumento de la frecuencia cardiaca máxima del 60-90%, durante 20-60 minutos y una frecuencia de 3-5 veces a la semana.
En este sentido, Sundstrom et al. (2002) encontraron que el ejercicio que los pacientes percibían que les producía un mayor alivio de los síntomas era el ejercicio en piscina. Éste también fue elegido como la forma de ejercicio más divertida.
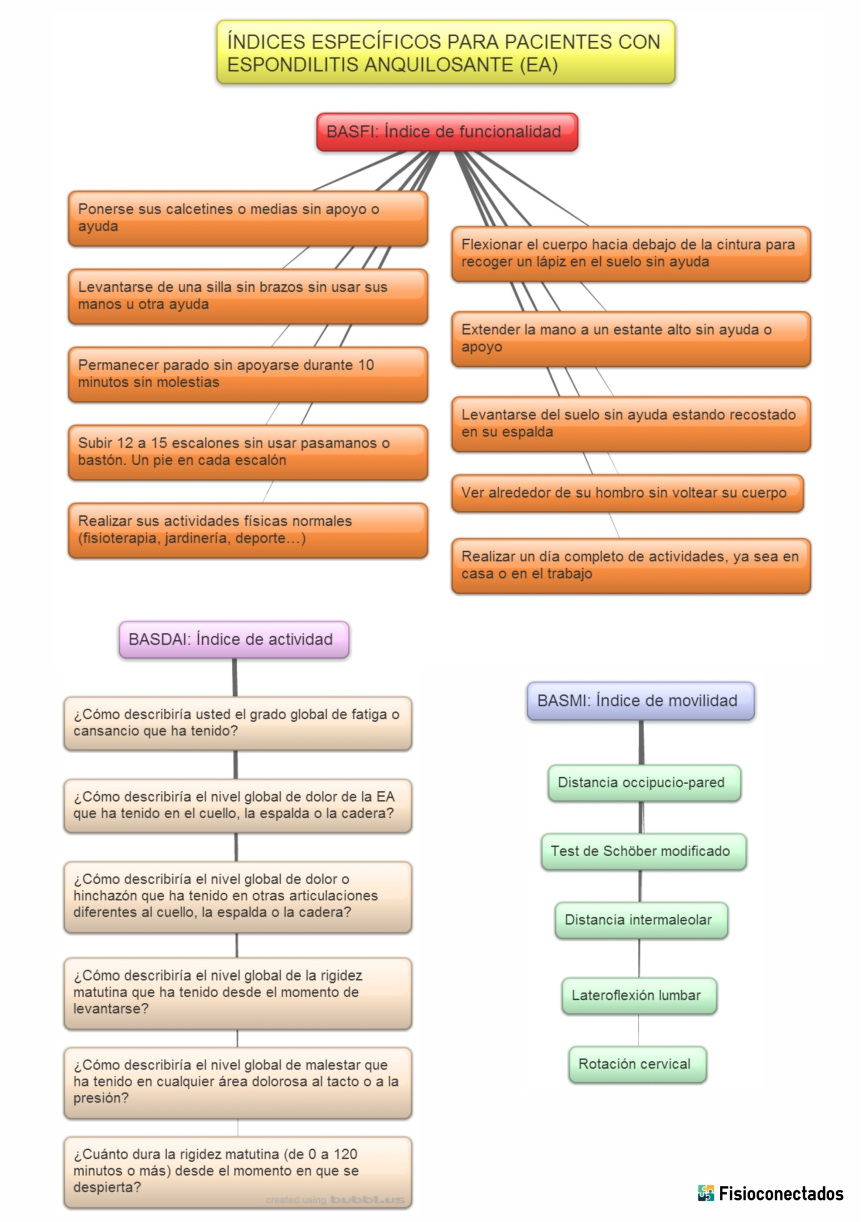
Índices de medición específicos en la espondilitis anquilosante
Finalmente para medir los resultados de los distintos tratamientos en pacientes con EA existen 3 índices específicos para esta afectación:
- BASFI: Índice de funcionalidad para la espondilitis anquilosante. Recoge información sobre la capacidad funcional de los pacientes con EA para realizar las actividades de la vida diaria. Se emplea una escala analógica visual (EAV) para contestar a cada ítem.
- BASDAI: Índice de actividad para la espondilitis anquilosante. Refleja el estado del paciente con EA durante la última semana y el tiempo de rigidez matutina que presenta el paciente (este último ítem no se emplea para la puntación). También es valorado a través de una EAV.
- BASMI: Índice de movilidad para la espondilitis anquilosante. Consta de 5 mediciones que fueron tomadas por un fisioterapeuta con 4 años de experiencia en el manejo de este tipo de pacientes.
La siguiente infografía recoge los 3 índices y sus ítems correspondientes:
ARTÍCULO EXTRAIDO DE LA WEB FISIOCONECTADOS.COM
Fuentes: Effects of a Multimodal Exercise Program for People With Ankylosing Spondylitis, Effects of home-based exercise intervention on health-related quality of life for patients with ankylosing spondylitis: a meta-analysis, Tai Chi for Disease Activity and Flexibility in Patients with Ankylosing Spondylitis—A Controlled Clinical Trial, Protocolo de Ejercicios mediante Reeducación Postural Global en la Espondilitis Anquilosante, Effect of aquatic exercise on ankylosing spondylitis: a randomized controlled trial, Are swimming or aerobic exercise better than conventional exercise in ankylosing spondylitis patients? A randomized controlled study, http://espanol.arthritis.org, Home-based exercise therapy in patients with ankylosing spondylitis: effects on pain, mobility, disease activity, quality of life, and respiratory functions, Physiotherapy interventions for ankylosing spondylitis, Espondilitis Anquilosante: conceptos generales.
Figura 1: http://slideplayer.es/slide/5553757/
Figura 2: By Mehlauge (eigenes Archiv) [GFDL (http://www.gnu.org/copyleft/fdl.html) or CC BY-SA 3.0 (http://creativecommons.org/licenses/by-sa/3.0)%5D, via Wikimedia Commons
![]()
Esta obra está bajo una licencia de Creative Commons Reconocimiento-NoComercial-CompartirIgual 4.0 Internacional.